- 中國和歐美床上用品的標準尺寸對比 [2013/07]
- 豬肉各部位的食用方法 [2010/05]
- 加拿大人的收入稅比對錶 [2014/02]
- 胸口疼的原因分析與處理意見 [2014/11]
- 什麼原因會導致心跳加快? [2013/05]
- 北美常見水產品中英文對照及吃法(網路更正版) [2009/08]
- 加拿大海洋三省自駕游全攻略 [2011/08]
- 北美市場9種品牌的「骨膠原」對比 [2014/04]
- 鯽魚、鰂魚、鯛魚的區別 [2010/05]
- TB皮試陽性的判斷及處理 [2011/11]
- 中國人說英語為什麼聽起來沒有禮貌? [2010/12]
- 為什麼很多人對基督教比較反感? [2010/10]
- 世界各地的粽子集錦 [2019/06]
- 為什麼海外華人回國要裝窮? [2010/09]
- 對「異議」與「民運」人士的心理剖析 [2011/01]
- 國籍與愛國 [2009/06]
- 貝殼村發展史 [2010/09]
- 貝殼村「中秋圓月攝影有獎大賽」 [2009/09]
- 貝殼村村旗(草案) [2011/01]
- 2012貝殼村「多倫多夏令營」活動報道 [2012/07]
最近,網路有一篇關於癌症的熱門文章。我們一起來分析一下。
李詠的愛妻哈文,去年8月曾在微博發文:
「艾滋病疫苗都有了,癌症疫苗還遠嗎?」
然而,在李詠離開的整整一個月後
終於,就在昨天
一款精準抗癌藥,在美國FDA正式上市!
針對17種腫瘤
有效率可高達75%!
這是有史以來第一款TRK抑製藥物
第一款與腫瘤類型無關的「廣譜」抗癌藥
點評:必須有明白,抑製劑與抗癌劑,事兩種不同類型的藥物。前者只是抑制癌細胞增生,還有可能複發;後者是抵抗癌細胞生存,完全殺死癌細胞。但這兩種情況,都沒有最終消除癌症產生的源頭。
對於腫瘤無法切除,或已經轉移的晚期患者有奇效
這無疑是最最振奮人心的重磅好消息
人類醫學史上的又一偉大創舉和傳奇!

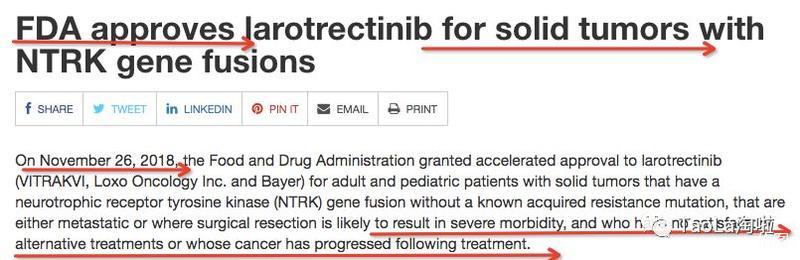
美國上市時間:2018年11月26日
批准單位:美國食品和藥物管理局(FDA)
藥物名稱:Vitrakvi(又名Larotrectinib)
藥物功效:有效對抗由單一罕見基因突變驅動的各種癌症
針對群體:患有實體腫瘤的成人和兒童患者
製造商:Bayer(拜耳)和Loxo Oncology共同研發

1、何時上市?
昨天,美國時間11月26日,抗癌藥物Vitrakvi已經在美國正式上市。
Bayer和Loxo Oncology公司聯合宣布,FDA已加速批准了其上市的時間。
Vitrakvi成為了第一個正式批准上市的口服TRK抑製藥物,同時也是第一個與腫瘤類型無關(tumor-agnostic)的「廣譜」抗癌藥。
在國內的上市時間目前並未公布。但進口生物製劑通常要經歷幾個月到幾年的審批時間。
2、適應年齡?
嬰兒至老年人均可適用。
3、能治療什麼?
可有效治療的類型:
肺癌、甲狀腺癌、黑色素瘤
胃腸癌、結腸癌、軟組織肉瘤
唾液腺、嬰兒纖維肉瘤、闌尾癌
乳腺癌、膽管癌、胰腺癌等17種
Vitrakvi用於治療攜帶NTRK基因融合((gene fusion))的成人和兒童,局部晚期或轉移性實體瘤患者,並且沒有產生已知的抗性突變,是轉移性的或手術切除可能導致嚴重發病率,沒有有效替代治療方案的。
點評:這個藥物對前面提到的幾種癌症,還是有篩選的,即沒有突變的,雖然已經達到75%。
另一方面,這種樂觀積極的態度,很可能會消除一些心理負擔帶來的對癌症的恐懼感,同時,也會因為對藥物的過度信賴,而忽視了有效率,放棄了綜合治療的措施。

LOXO-101是一個靶向葯,針對的是NTRK1、NTRK2或者NTRK3基因融合的腫瘤患者。
簡單來講這個新葯不需要考慮癌症的發生區域,這就意味著不管什麼癌種(組織/細胞/部位),只要有NTRK基因融合,就可以使用Vitrakvi進行治療。
所以,癌症患者可去做一下基因檢測,一定去看看檢測報告有沒有這個基因融合。如果有,那麼就很有可能被該藥物治癒!


(來源FDA官網)
4、多久會見效?
根據FDA公布數據顯示,73%的患者反應時間為6個月以上,63%的患者反應時間為9個月以上,39%的患者反應時間為12個月以上。
美國FDA:「精準抗癌,有效率高達75%」!
點評:精準抗癌,是西醫的既定思路,對抗思路,為患者的全面康復贏得了時間。因為靶向治療的優勢就是節省時間,但抑制癌細胞之後,還是需要改變生活方式和飲食結構,讓自身的免疫力去戰勝癌症。
效果到底有多驚艷?
2018年2月,世界四大權威醫學雜誌之一《新英格蘭醫學雜誌(NEJM)》發表的一項關於抗癌藥Vitrakvi(又名larotrectinib)的3項安全性,和有效性臨床研究結果顯示:
對於年齡為4個月至76歲的患者,針對17種不同癌症治療的總體有效率為75%。
這項結果隨後也被FDA所證實。


(來源:《新英格蘭醫學雜誌》)
緊接著,2018年10月舉行的歐洲腫瘤醫學協會會議(ESMO2018)上,一項關於抗癌藥Vitrakvi治療涵蓋24種獨特腫瘤類型的TRK融合癌症成人,及兒童患者的臨床數據顯示:
總緩解率:80%
部分緩解率:62%
完全緩解率:18%

令人振奮的數據不止這一點!
下面這些是臨床接受抗癌藥Vitrakvi治療的最新部分案例:
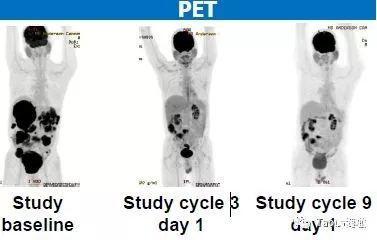
胃腸間質瘤:
55歲男性
治療前:癌細胞幾乎已經擴散到整個腸胃和腹腔
治療后:接受了9個周期治療后奇迹出現,腫瘤明顯縮小,目前正在接受第10周期治療。
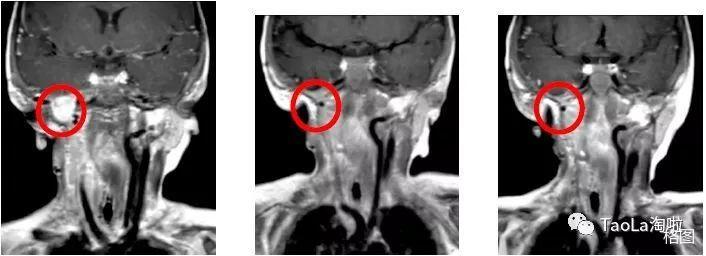
兒童纖維肉瘤:
16個月大的的嬰兒
治療前:經過基因檢測后發現ETV6-NTRK3突變,接受了3次手術和化療,效果依然不明顯。
治療后:接受抗癌藥Vitrakvi成人劑量的液體製劑治療3周期后,MRI磁共振顯示腫瘤體積減少90%!
乳腺癌:
50歲女性
治療前:這位患者之前接受過多次的化療和手術治療,無奈最後腫瘤還是複發了,情況很嚴重
治療后:使用了抗癌藥Vitrakvi治療20天之後,裸露的腫瘤幾乎消失了。
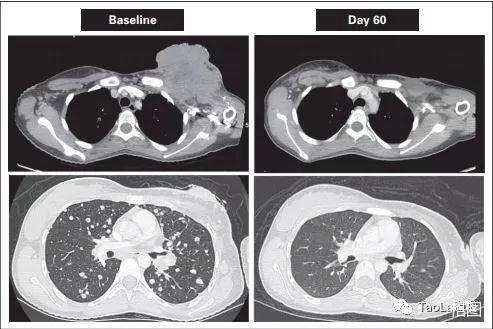
未分化肉瘤
41歲女性
治療前:患者的腫瘤細胞已廣泛轉移到肺部,很快要填滿肺部了。
治療后:迅速解決呼吸困難和低氧血症。2個周期后,大部分腫瘤消失,12個周期后,腫瘤組織幾乎完全消失!
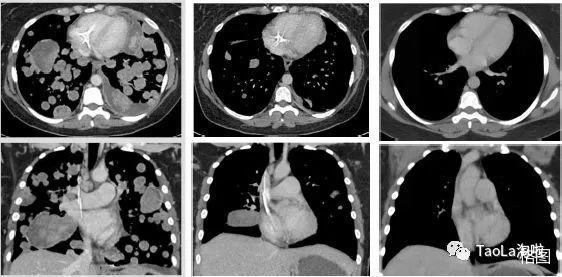
經臨床試驗,服用這款葯也會有一些副作用,常見的有疲勞、噁心、頭暈、貧血、咳嗽、嘔吐、腹瀉等。
和所有藥物一樣,這款神葯長時間服用也會面臨耐藥性的問題。但據報道Loxo已經開發出第二代TRK融合基因突變抑製劑LOXO-195,用於治療那些對這款葯已經產生耐藥性的患者。
價格多少,能不能用的起?
昨晚Loxo Oncology公司也公布這款新葯的價格:
成人膠囊批發採購費用:32,800美元,30天用量
兒童口服液配方的費用:起價為每月11,000美元,根據患者的表面積計算
高昂的價格也引起了患者家庭的質疑。
目前拜耳公司表示,患者不會負擔不起,大多數患者的每月自付費用將為20美元或更低。
他們公司將幫助患者支付昂貴的費用,並將免費提供Vitrakvi,同時制定保險詳細信息。如果患者負擔不起藥物,由拜耳資助的慈善機構將免費提供該藥物,拜耳還承諾,如果患者在治療的前3個月沒有顯示臨床成效,將會退還保險公司或個人等支付者所有花費。

(來源:《Forbes》)
為何能治療多種不同類型的腫瘤?
這款葯是有史以來第一款TRK抑製藥物。
TRK,是原肌球蛋白受體激酶 (tropomyosin receptor kinase) 是調節細胞通訊和腫瘤生長的重要信號通路,而NTRK是編碼TRK的基因。在罕見情況下,NTRK基因會與其它基因融合,導致TRK信號通路不受控制,因而促進腫瘤的生長。

雖然這些腫瘤來源不同,從表面上看千差萬別,但從分子生物學角度來看,其實它們很類似,因為都有一個共同特點:攜帶TRK融合基因突變,而且依賴這個突變基因提供生長信號。正因為它們本質都依賴TRK基因,才會都對TRK靶向藥物產生積極響應。
點評:實際上這個藥物治療,就是一種靶向治療,基因治療。這與中國最近發生的基因編輯HIV(基因敲除HIV)嬰兒的方法,異曲同工。
基因治療(gene therapy)是指將外源正常基因導入靶細胞,以糾正或補償缺陷和異常基因引起的疾病,以達到治療目的。也包括轉基因等方面的技術應用。也就是將外源基因通過基因轉移技術將其插入病人的適當的受體細胞中,使外源基因製造的產物能治療某種疾病。從廣義說,基因治療還可包括從DNA水平採取的治療某些疾病的措施和新技術。
基因療法在2017年成為臨床現實。然而,許多可以用這種方式治療的罕見疾病的人可能永遠不會從這些療法中受益,因為它們對於製藥公司來說太昂貴,或者對於患者或醫療服務來說太昂貴。
脊髓性肌萎縮症是由脊椎中的神經元(神經細胞)死亡引起的虛弱的肌肉萎縮性疾病。神經元是為了產生對於其生存所必需的蛋白質,但是在這些患者中,這種蛋白質的水平低至不存在。而這種蛋白質的水平越低,患者就越痛苦。受影響最嚴重的人無法坐下,甚至可能在他們的第二個生日之前死亡,而沒有機械支持他們的呼吸。然而,近一年前,美國食品和藥物管理局批准出售新葯nusinersen用於治療這種疾病。Nusinersen欺騙脊髓神經元使用另一個基因產生蛋白質,讓病人生存。
基因編輯(Genome editing)技術指能夠讓人類對目標基因進行「編輯」,實現對特定DNA片段的敲除、加入等。而CRISPR/Cas9技術自問世以來,就有著其它基因編輯技術無可比擬的優勢,技術不斷改進后,更被認為能夠在活細胞中最有效、最便捷地「編輯」任何基因。
基因編輯技術中, 以ZFN (zinc-finger nucleases)和TALEN (trans***ion activator-like effector nucleases)為代表的序列特異性核酸酶技術以其能夠高效率地進行定點基因組編輯,在基礎研究、基因治療和遺傳改良等方面展示出了巨大的潛力。
CRISPR/Cas9是繼「鋅指核酸內切酶(ZFN)」、「類轉錄激活因子效應物核酸酶(TALEN)」之後出現的第三代「基因組定點編輯技術」。與前兩代技術相比,其成本低、製作簡便、快捷高效的優點,讓它迅速風靡於世界各地的實驗室,成為科研、醫療等領域的有效工具。CRISPR/Cas9技術被認為能夠在活細胞中最有效、最便捷地「編輯」任何基因。
多少人將會獲得新生的希望?
據統計,在美國,每年大約2000到3000人罹患與NTRK有關的癌症。
這種突變在大多數實體腫瘤類型中發生的幾率不到1%,但在成人涎腺癌和嬰兒纖維肉瘤等惡性腫瘤中很常見。
目前癌症已經成了人類最大的剋星!
點評:很少有人回想當初,為什麼幾十年前癌症沒有現在這麼多? 為什麼現在癌症是最大剋星? 現在癌症是流行病? 是因為科技發達才出現的癌症嗎? 還是因為醫學發達才會出現癌症的診療方法?
世界衛生組織下屬國際癌症研究機構(IARC)在12日發布了2018年最新全球癌症統計數據《全球癌症報告》:
2018年全球新增了1810萬例癌症病例,死亡人數達960萬。
與此同時,在《中國惡性腫瘤學科發展報告(2017年)》中顯示:
中國每天約1萬人確診癌症,每分鐘約7人確診患癌,40歲之後癌症發病率快速提升,80歲時達到高峰,85歲以後,一個人患癌累積風險為35%。
而另一項數據顯示,美國總體的5年癌症生存率是66%,而中國總體的癌症生存率是31%,不到美國的一半。

美國FDA局長Scott Gottlieb表示:
「抗癌藥Vitrakvi正式上市,標誌著治療癌症的療法,從基於人體起源組織,向基於腫瘤遺傳特徵轉變的重要一步!」
希望這款藥物也能在中國早日上市,挽救更多生命和造福更多家庭。
希望更多的癌症患者,能在正確的時間,獲得匹配而有效的藥物。
點評:如果30-50年前就做了大量的預防癌症的科普和消除癌症產生的根源,現在也不會有這樣大規模的癌症發病率。
如果有一天,在科學的進步下,所有種類的癌症都能有葯可救,該有多好!
點評:你的意思是說,今後人們就不用擔心癌症了,大家都可以亂吃亂喝,胡吃海喝,可以任意違背自然規律地生活? 反正有了癌症不用怕,有疫苗?
有專家表示:抗癌藥物研發,本來確實是個好事,但不知道為什麼現在的報道都喜歡誇張,這個離治癒率75%差的太遠了。
FDA原文是說75%病人對藥物有響應。這對藥物有響應的75%中的73%,藥物響應可以維持6個月,到一年的時候就變成39%了。這些數字沒一個和治癒有關,連五年生存都還沒到呢,就談治癒了。其實癌症是不談治癒的,因為無法界定,常用指標是5年生存。
最後的結論
不要為標題興奮過度,西醫癌症治癒的路還很長。
「但是,Vitrakvi的作用範圍其實非常有限,它僅僅針對NTPK融合基因突變,這種突變在大多數常見實體腫瘤中發生的幾率不到1%,僅在先天性纖維肉瘤、先天性中胚層腎癌和分泌型乳腺癌中較為常見。」
而且僅僅是有效而已,還是天價葯,普通人只能望葯興嘆。
所以,預防癌症還是首要任務!
如何預防癌症,請諮詢加拿大註冊營養師,健康管理師
博士龍
更多詳情可查詢美國FDA官網:
https://www.fda.gov/Drugs/InformationOnDrugs/ApprovedDrugs/ucm626720.htm
REF:
https://www.fda.gov/Drugs/InformationOnDrugs/ApprovedDrugs/ucm626720.htm
https://www.seattletimes.com/seattle-news/health/fda-approves-precision-medicine-drug-for-different-cancers-with-same-mutation/
- [12/22] 博士龍點評:重大突破!昨日,美國FDA正式上市「廣譜」抗癌藥,治癒率高達75%!
- [12/23]人生哲理99條(第二輯)(80):「鄙視他人」的心理是陰暗的一面
- [12/23]人生哲理99條(第二輯)(81):如何贏得別人的尊重?
- [12/25]人生哲理99條(第二輯)(82):人的行為動機應以善良為前提
- [12/25]博士龍點評:中醫保護了中華民族5000年!
- [12/26]人生哲理99條(第二輯)(83):善待宗教信徒
- [12/26]人生哲理99條(第二輯)(84):平凡與普通是一個人正確的心態
- [12/27]人生哲理99條(第二輯)(85):自省是棵「智能樹」
- [08/22]如何看懂英文的驗血化驗單?
- [08/22]英文化驗單的參考值範圍
- [08/28]肝炎的危害分析與營養療法
- [11/09]《聖經》中有關內心寧靜的句子
- [12/12]環氧酶:炎症產生的根源
- 查看:[kylelong的.最新博文]
- 查看:[大家的.最新博文]
- 查看:[大家的.文史雜談]
發表評論 評論 (4 個評論)
- 鬍子太長了:當年來自加拿大的救命糧
- 飛雲:榆次郝家「聚興順」茶莊入選 《中國世界文化遺產預備名單》
- 謝盛友:儒家到底是哲學
- Brigade:汪晶晶:想起胡傳揆先生和他的同時代人
- 蘇誠忠:強國之路
- Brigade:三年大飢荒期間的悲慘故事
- 一劍飄塵:1792
- 蘇誠忠:小康VS大同
- portpass:司法:孟晚舟不坐牢的唯一辦法
- successful:間諜金無怠到底被誰出賣?
- 病枕軛:羅胖從中途島海戰磕出點什麼
- 鬍子太長了:與豬扒戒論"道"
- Brigade:從閉關自守跳躍到東洋文明國家 – 日本隨想之三
- 鬍子太長了:道與神主論不相干
- Brigade:赤裸裸的謊言:「台灣,憑什麼讓我原諒你」
- 蘇誠忠:說『死』
- successful:台灣,憑什麼讓我原諒你
- successful:1965年印尼「9·30」屠華事件
- Brigade:羅慰年:蘇共亡國之鑒
- successful:探訪波爾布特葬身地安隆汶









